
พญ.วรนรี วินะยานุวัติคุณ
และผศ.นพ. รัฐพล ตวงทอง
ปฏิคม สมาคมแพทย์ผิวหนังแห่งประเทศไทย
ช่วงนี้มีกระแสการเจ็บป่วยของผู้ป่วยที่มีอาการใกล้เคียงว่าจะป่วยเป็นโรคไข้กาฬหลังแอ่นในประเทศไทยอยู่บ่อยครั้ง ทั้งที่เป็นผู้ป่วยที่เข้ามาทำงานในประเทศไทยหรือมาในรูปแบบนักท่องเที่ยว ล่าสุดพบผู้ป่วยหญิงชาวต่างชาติมีอาการลักษณะของการป่วยเป็นโรคไข้กาฬหลังแอ่น ซึ่งโรคนี้หายไปจากประเทศไทยนานหลายสิบปีแล้ว แต่โอกาสที่จะกลับมาเกิดขึ้นอีกครั้งในบ้านเราก็มีความเป็นไปได้สูง
โรคไข้กาฬหลังแอ่น หรือ Meningoccocemia เป็นโรคที่รู้จักกันมานาน ซึ่งกำลังเป็นที่น่าสนใจในขณะนี้เนื่องจากพบว่า มีผู้เสียชีวิตจากโรคนี้เมื่อไม่นานมานี้ หลังจากที่ไม่มีผู้ที่เสียชีวิตจากโรคนี้มานานหลายปี สาเหตุที่เรียกว่าโรคไข้กาฬหลังแอ่น เนื่องจากความรุนแรงของโรคที่สามารถทำให้ผู้ป่วยเสียชีวิตได้ในเวลาอันสั้น (ไข้กาฬ) ส่วนชื่อหลังแอ่นนั้น เนื่องจากลักษณะของผู้ป่วยโรคนี้อาจมีมีการชักเกร็ง หลังแข็งแอ่น ผู้ป่วยมักมีไข้ ร่วมกับผื่นลักษณะที่เป็นจุดเลือดออก โดยอาจมีอาการของเยื่อหุ้มสมองอักเสบร่วมด้วยหรือไม่ก็ได้ โรคนี้มักพบในทารกแรกเกิด ช่วงอายุ 6 เดือน ถึง 1 ปี และในช่วงวัยรุ่นพบในผู้ชายมากกว่าผู้หญิง ประมาณ 3 - 4 เท่า ปัจจุบันโรคนี้มียาปฏิชีวนะสำหรับรักษา และมีวัคซีนสำหรับป้องกัน
สำหรับในประเทศไทยนั้นพบได้เฉลี่ย 20-50 รายต่อปี และจำนวนผู้ป่วยค่อนข้างคงที่ตลอด 10 ปีที่ผ่านมา ในปี พ.ศ. 2554 พบผู้ป่วยจำนวน 22 ราย เสียชีวิต 2 ราย สาเหตุของโรคเกิดจากการติดเชื้อแบคทีเรียชื่อ Neisseria meningitides ประมาณ 10 % ของคนทั่วไป จะตรวจพบเชื้อชนิดนี้เจริญอยู่ที่หลังโพรงจมูก โดยไม่ทำให้เกิดอาการใด ๆ เรียกว่าเป็นพาหะโรค หากเป็นสถานที่ ที่มีคนอยู่กันอย่างแออัด เช่น ค่ายทหาร หอพัก อาจพบผู้ที่เป็นพาหะโรคของเชื้อได้มากขึ้น เชื้อนี้แบ่งออกได้เป็นอย่างน้อย 13 สายพันธุ์ (serogroup) โดยสายพันธุ์ A, B, C, Y, และ W-135 มักเป็นสายพันธุ์ที่ก่อให้เกิดโรค การติดเชื้อจะเกิดเฉพาะจากคนสู่คน ไม่มีสัตว์ที่เป็นพาหะนำโรคหรือเป็นแหล่งรังโรค (reservoir) การติดต่อเกิดโดยการหายใจเอาเชื้อแบคทีเรียที่กระจายอยู่ในละอองเสมหะ น้ำมูก น้ำลายของผู้ป่วย หรือของผู้ที่เป็นพาหะ หรือการสัมผัสกับสิ่งคัดหลั่งเหล่านี้แล้วนำมาสัมผัสกับเยื่อบุจมูก ตา หรือปากของเรา ผู้ที่ต้องดูแลผู้ป่วย หรืออาศัยอยู่ใกล้ชิดกับผู้ป่วยที่เป็นโรคไข้กาฬหลังแอ่นที่เกิดภาวะติดเชื้อเข้าสู่กระแสเลือด จะมีโอกาสติดเชื้อจากผู้ป่วยมากกว่า 400 เท่าเมื่อเทียบกับคนทั่วไป ที่ไม่ได้อยู่ใกล้ชิดกับผู้ป่วย
“การติดเชื้อจะเกิดเฉพาะจากคนสู่คน ไม่มีสัตว์ที่เป็นพาหะนำโรคหรือเป็นแหล่งรังโรค การติดต่อเกิดโดยการหายใจเอาเชื้อแบคทีเรียที่กระจายอยู่ในละอองเสมหะ น้ำมูก น้ำลายของผู้ป่วย หรือของผู้ที่เป็นพาหะ หรือการสัมผัสกับสิ่งคัดหลั่งเหล่านี้แล้วนำมาสัมผัสกับเยื่อบุจมูก ตา หรือปากของเรา ผู้ที่ต้องดูแลผู้ป่วย หรืออาศัยอยู่ใกล้ชิดกับผู้ป่วยที่เป็นโรคไข้กาฬหลังแอ่นที่เกิดภาวะติดเชื้อเข้าสู่กระแสเลือด จะมีโอกาสติดเชื้อจากผู้ป่วยมากกว่า 400 เท่าเมื่อเทียบกับคนทั่วไปๆที่ไม่ได้อยู่ใกล้ชิดกับผู้ป่วย โรคนี้พบได้ในทุกกลุ่มอายุ แต่มักพบในเด็กมากกว่าในผู้ใหญ่”
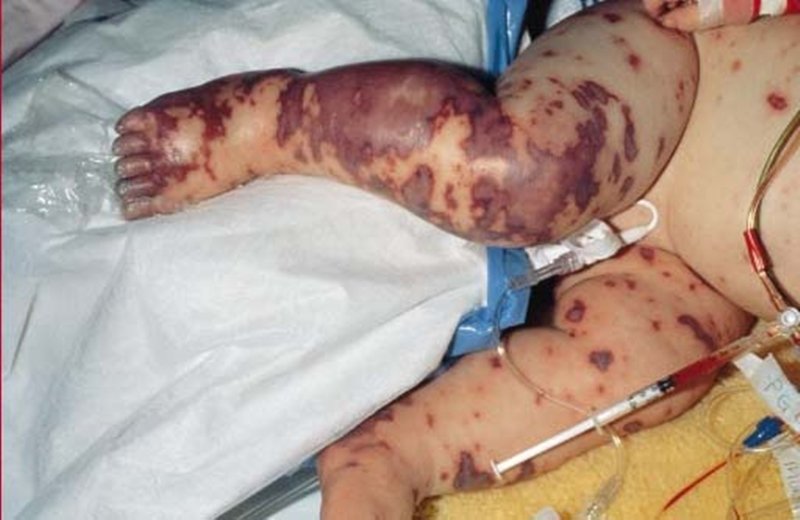
อาการของโรค สามารถพบอาการหลัก ๆ ได้ 3 แบบ คือ 1. เยื่อหุ้มสมองอักเสบโดยไม่เกิดภาวะติดเชื้อในกระแสเลือด 2. เยื่อหุ้มสมองอักเสบร่วมกับภาวะติดเชื้อในกระแสเลือด 3. ภาวะติดเชื้อในกระแสเลือดเพียงอย่างเดียว ผู้ป่วยจะมีไข้ หนาวสั่น คลื่นไส้อาเจียน ปวดเมื่อยกล้ามเนื้อ อ่อนเพลีย โดยอาการจะเป็นอยู่ 1-2 วัน แล้วตามด้วยการเกิดผื่นที่ผิวหนัง ซึ่งเป็นลักษณะที่ค่อนข้างจำเพาะของโรคนี้ คือเริ่มต้นจะเป็นผื่นแบบแบนราบสีแดงจางๆ ต่อมาจะเกิดจุดเลือดออกเล็กๆ สีแดงเข้ม ขนาด 1-2 มิลลิเมตร ในบริเวณผื่นเหล่านี้ โดยมักพบตามลำตัว ขา และบริเวณที่มีแรงกดบ่อยๆ เช่น ขอบกางเกง ขอบถุงเท้า บริเวณอื่นๆที่จะพบได้คือ ใบหน้า มือ แขน เยื่อบุตา เยื่อบุช่องปาก จุดเลือดออกเหล่านี้บางครั้งอาจกลายเป็นตุ่มน้ำขนาดใหญ่ที่มีเลือดออก ซึ่งอาจเกิดการเน่าและกลายเป็นเนื้อตายได้ หากผู้ป่วยเกิดเป็นเยื่อหุ้มสมองอักเสบร่วมด้วย ก็จะมีอาการปวดต้นคอ คอแข็ง หลังแข็ง และซึมร่วมด้วย การวินิจฉัย สามารถทำได้โดย การเจาะเลือด เจาะดูดนำไขสันหลัง หรือตัดชื้นเนื้อบริเวณผื่น ไปตรวจหาเชื้อโดยการส่งย้อมสี หรือ เพาะเชื้อ ส่วนการรักษา ใช้ยาปฏิชีวนะควบคุมโรคได้หลายชนิดและมีประสิทธิภาพดี ยาที่ใช้ในการรักษาได้แก่ ยาในกลุ่มเพนนิซิลิน (penicillin) เช่น เซฟาโลสปอริน (Cephalosporin) รุ่นที่ 3 เป็นต้น
การวินิจฉัย ทำได้โดยการเจาะเลือด เจาะดูดน้ำไขสันหลังหรือตัดชื้นเนื้อบริเวณผื่น ไปตรวจหาเชื้อโดยการส่งย้อมสี (gram stain) เพาะเชื้อ นอกจากนี้สามารถตรวจหาเชื้อ โดยวิธี polymerase chain reaction (PCR) จากน้ำไขสันหลังหรือเลือดของผู้ป่วย
การวินิจฉัยแยกโรค นี้จะต้องวินิจฉัยแยกโรคจาก enteroviral infection ผู้ป่วยจะมี meningitis ร่วมกับ ผื่นลักษณะ petechiae), toxic shock syndrome, septic vasculitis ที่เกิดจาก acute bacteremia หรือ endocarditis, leptospirosis และ โรคในกลุ่ม non-infectious vasculitis อื่น ๆ
การรักษา การรักษามาตรฐาน คือ high-dose intravenous penicillin หากผู้ป่วยมีประวัติแพ้ penicillin สามารถใช้ยา chloramphenicol หรือ ยาในกลุ่ม quinolone ได้ ในพื้นที่ ที่เชื้อมีการดื้อยา penicillin สามารถใช้ third-generation cephalosporin ได้
การพยากรณ์โรค ผู้ป่วยที่มีเยื่อหุ้มสมองอักเสบโดยไม่มีการติดเชื้อในกระแสเลือด มีอัตราตายค่อนข้างต่ำประมาณ 5% โดยหากมีอาการติดเชื้อในกระแสเลือดร่วมด้วยจะมีอัตราตายสูงขึ้นเป็น 10 - 40% แต่หากผู้ป่วยที่มีการติดเชื้อในกระแสเลือดชนิดรุนแรงมีจะมีอัตราตายสูงถึง 70 - 80%
การดูแลเบื้องต้นด้วยตนเอง หากสงสัยว่าอาจเป็นโรคนี้โดยอาการมีลักษณะสำคัญ คือ ไข้ ผื่น อาการของเยื่อหุ้มสมองอักเสบ ควรรีบไปพบแพทย์ เพื่อทำการตรวจวินิจฉัยโดยเร็ว การป้องกันโรคมี 2 วิธีหลัก คือ
1. การรับประทานหรือฉีดยาปฏิชีวนะใช้ป้องกันการเกิดโรคในกรณีภายหลังการสัมผัสโรค สามารถป้องกันโรคโดยไม่ขึ้นกับสายพันธุ์ของเชื้อ แตกต่างจากวัคซีนข้างต้น ผู้ที่สมควรได้รับยาเพื่อป้องกันการเกิดโรคไข้กาฬหลังแอ่น ได้แก่ ผู้ที่สัมผัสโรคใกล้ชิดผู้ป่วยเป็นเวลานาน เช่น สมาชิกในครัวเรือนเดียวกัน ร่วมห้องนอนเดียวกัน เด็กที่อยู่ในสถานเลี้ยงเด็ก ห้องเรียนเดียวกับผู้ป่วย ทหารในค่ายเดียวกัน และผู้สัมผัสผู้ป่วยใกล้ชิดในชุมชน
2. การฉีดวัคซีนสร้างภูมิคุ้มกันโรค ในปัจจุบัน มีวัคซีนที่สามารถป้องกันได้บางสายพันธุ์ คือ สายพันธุ์ A, C, Y และ W กรณีให้วัคซีนไม่ครอบคลุมสายพันธุ์ก่อโรคจะไม่ได้ผลในการสร้างภูมิคุ้มกัน วัคซีนแบ่งเป็น 2 ชนิดด้วยกันคือ polysaccharide และ polysaccharide-protein conjugate โดยพบว่า วัคซีนชนิด polysaccharide มีข้อเสียคือ ไม่สามารถสร้าง memory T cell ได้ จึงทำให้ระยะเวลาที่มีภูมิคุ้มกันโรคสั้นกว่าและฉีดกระตุ้นให้เกิดภูมิซ้ำได้ยากกว่าชนิด polysaccharide-protein conjugate vaccine ที่สามารถกระตุ้นการตอบสนองต่อระบบภูมิคุ้มกัน lymphocyte ชนิด T cell ได้ แต่อย่างไรก็ดี ยังมีการใช้ polysaccharide vaccine ในบางประเทศ เช่น ประเทศจีน อียิปต์ และไทย เนื่องจากมีราคาที่ถูกกว่า
สำหรับ การผลิตวัคซีนป้องกัน เชื้อสายพันธุ์ B ซึ่งเป็นเชื้อก่อโรคที่พบบ่อยในประเทศไทย ทำได้ค่อนข้างยากเนื่องจาก ส่วน polysaccharide ของสายพันธุ์นี้ ไม่สามารถถูกกระตุ้นให้เกิด immune response ได้ ประกอบกับ antigen ที่มีความหลากหลายค่อนข้างมาก โดยล่าสุดได้มีการพัฒนาวัคซีนที่สามารถป้องกันเชื้อสายพันธ์ B ได้ โดยอาศัย outer membrane vesicle (OMV) ที่จำเพาะเจาะจงต่อเชื้อ โดยมีการศึกษาประสิทธิภาพของ วัคซีน MenB OMV นี้ พบว่าเด็กที่ได้รับวัคซีน จะมีจำนวนเด็กที่เป็นพาหะเชื้อน้อยกว่าเด็กที่ไม่ได้รับวัคซีน
วัคซีนป้องกันไข้กาฬหลังแอ่นที่มีใช้ในประเทศไทย เป็นชนิด tetravalent meningococcal polysaccharide vaccine มีชื่อการค้าว่า Menomune สามารถป้องกันได้ 4 สายพันธุ์คือ A, C, Y, W-135 ฉีดได้ในผู้ใหญ่และเด็กอายุมากกว่า 2 ปี ภูมิคุ้มกันจะขึ้นหลังจากฉีดวัคซีนแล้วประมาณ 7-10 วัน และฉีด 1 ครั้งภูมิคุ้มกันจะอยู่ได้ 3-5 ปี โดยผู้ที่ควรได้รับวัคซีน มี 3 กลุ่มใหญ่คือ 1.นักเรียนนักศึกษาที่จะไปเรียนต่อที่สหรัฐอเมริกา 2.กลุ่มผู้แสวงบุญในพิธีฮัจจ์และอุมเราะห์ 3.กลุ่มนักท่องเที่ยวที่จะไปในประเทศแถบแอฟริกา ปัจจุบันยังไม่มีวัคซีนสำหรับป้องกันสายพันธุ์ B ในประเทศไทย ซึ่งเป็นสายพันธุ์ที่พบบ่อยที่สุด ดังนั้นจึงยังไม่มีคำแนะนำให้มีการฉีดวัคซีนในคนไทยทั่วไปเพื่อป้องกันโรคนี้